Thở máy cho bệnh nhân Covid-19 diễn ra thế nào?
Tác giả: Martin U. Müller
Dịch giả: Nguyễn Văn Vui
17-4-2020
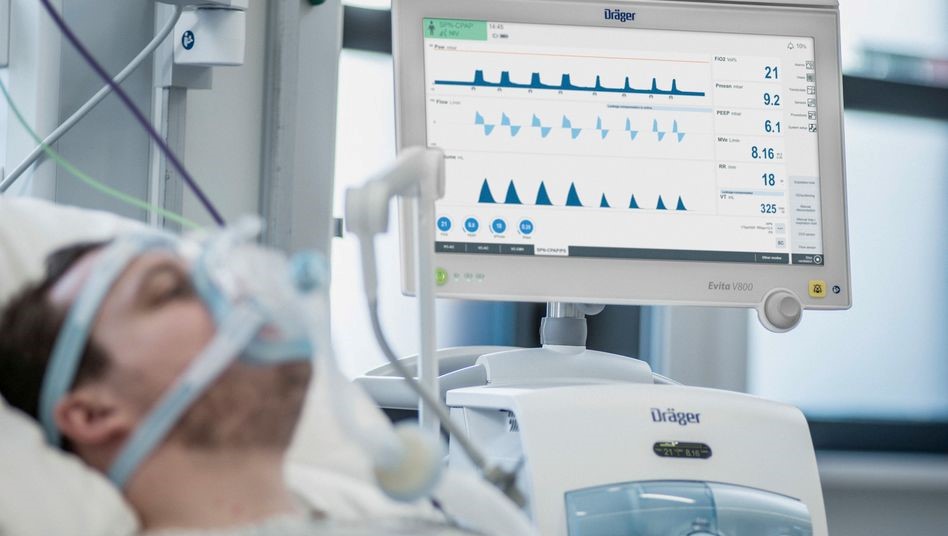
Trong đại dịch corona người ta rất thường nói đến máy thở và năng lực trong những nơi chăm sóc đặc biệt (ICU). Nhưng việc thở máy đối với bệnh nhân thật sự có nghĩa là gì? Và tại sao không phải chỉ cần có thiết bị tối tân là đủ?
Trước hết xin nói đôi chút về các thuật ngữ. Thở máy là tiếng dễ hiểu cho từ chuyên môn là thông khí cơ học. Còn máy thở hay máy trợ thở còn được gọi trong ngành là máy thông khí.
Không phải tất cả các bệnh nhân corona nặng, nhập viện, đều phải được chăm sóc trong khoa cấp cứu. Rất nhiều người được điều trị trong một khu chăm sóc bình thường hoặc trung gian. Tại những nơi đó, họ được theo dõi chặt chẽ và có thể nhận oxy qua mặt nạ hoặc ống thông mũi.
Tuy nhiên đối với một số bệnh nhân, Covid-19 diễn ra rất cấp kỳ và nghiêm trọng, ví dụ như ở Ý, cứ mười bệnh nhân thì một người phải được thông khí cơ học, nói cách khác là phải thở máy.
Quyết định cho một bệnh nhân thở máy hay không, điều này dựa trên phán đoán của bác sĩ điều trị – mà tới nay không có một định chuẩn nào xác định rõ ràng cả. Việc cho một bệnh nhân thở máy tùy thuộc rất ít ở các chỉ số xét nghiệm từ phòng lab, mà tùy thuộc nhiều hơn ở tình trạng lâm sàng của người đó.
Các điểm quyết định là tần số thở và nồng độ oxy
Một chỉ số quan trọng là nhịp thở. Thông thường, một người trưởng thành khỏe mạnh hít vào/ thở ra 12 đến 18 lần trong một phút. Nếu tần số đó tăng lên hơn 35 nhịp thở trong mỗi phút và bệnh nhân ngày càng phải sử dụng các cơ phụ trợ quanh ngực để thở, thì đây là một dấu hiệu rõ ràng cho thấy cơ hoành có thể sớm bị mỏi mệt. Hành vi của người bệnh lúc đó cũng thay đổi nhanh chóng: Họ bị choáng váng, bồn chồn và các động tác thở dường như không được điều phối nhịp nhàng nữa.
Thật ra thì trong hoàn cảnh đó người ta không cần tới những xét nghiệm máu để quyết định cho thở máy – tuy nhiên việc phân tích khí trong máu vẫn có thể được thực hiện và giúp cho quyết định trên. Ở các bệnh nhân Covid-19 nặng, hình ảnh lâm sàng rất phức tạp. Nhiều người bệnh thiếu hụt oxy nghiêm trọng, mặc dù họ được cung cấp oxy qua mặt nạ với liều thật cao. Trễ nhất là lúc này, họ phải được cho thở máy.
Thở máy có nhiều phương thức khác nhau
Thông khí cơ học là một trong những trụ cột cơ bản của trong khoa Hồi sức Cấp cứu hiện đại. Bác sĩ cấp cứu phân biệt giữa thông khí hỗ trợ và thông khí kiểm soát; cũng có những phương thức hỗn hợp.
Thông khí hỗ trợ được sử dụng khi bệnh nhân vẫn có thể tự thở một mình được, nhưng không còn đạt được thể tích không khí cần thiết. Trong trường hợp này, việc hô hấp cần được máy hỗ trợ.
Nếu tình trạng của bệnh nhân xấu đi quá đột ngột và họ không còn tự thở được nữa, thì việc đầu tiên phải làm là gây mê. Sau đó, một cái ống sẽ được đặt trong khí quản của người bệnh (còn gọi là nội khí quản) và được cố định để khỏi trượt ra ngoài. Bây giờ thì bệnh nhân có thể được thở máy một cách có kiểm soát. Điều này có nghĩa là toàn bộ việc hô hấp được thực hiện bởi máy thở. Nếu bệnh nhân cố gắng tự thở, ho hoặc có phản xạ cưỡng lại, thì đây là một trở ngại. Trong những trường hợp này, bác sĩ điều trị có thể sử dụng thuốc an thần hoặc thậm chí là thuốc thư giãn cơ bắp, để ức chế việc tự thở của bệnh nhân.
Trên các máy trợ thở (mỗi máy giá đến vài chục ngàn Euro), các bác sĩ có thể điều chỉnh số lần mà bệnh nhân cần được trợ thở. Họ có thể theo dõi từng hơi thở trên màn hình: áp suất trong phổi, tần số thở, thời gian thở ra, lượng không khí mà bệnh nhân nhận được mỗi phút, nồng độ oxy hoặc độ ẩm của không khí… Mục tiêu là tăng độ bão hòa oxy trong máu, tức là mức độ oxy hóa của các hồng cầu, ít nhất là phải lên đến 90%. Một người khỏe mạnh đạt được từ 97 đến 100% khi tự thở bình thường. Không khí thở ra cũng được phân tích. Ở đây hàm lượng CO2 là rất quan trọng, nơi nào oxy đi vào, CO2 phải thoát ra. Phương pháp đo này được gọi là thán đồ.
Thời gian thở máy kéo dài khoảng 7 ngày
Các máy thở trong những đơn vị chăm sóc đặc biệt (ICU) đều được kết nối với nguồn cung cấp oxy trung ương của bệnh viện. Thông thường, máy thở cũng cần điện, trong bệnh viện, chúng được kết nối với nguồn điện liên tục: Nếu bị cúp điện, máy phát điện của nhà thương sẽ khởi động lập tức và bảo đảm nguồn điện có ngay.
Những người mắc bệnh Covid-19 nặng là một thách thức đối với các bác sĩ cấp cứu. Nhiều đơn vị chăm sóc đặc biệt những bệnh nhân này cho họ nằm sấp và cho họ thở máy với phương thức PEEP. Cho nằm sấp, vì trong tư thế bất thường này áp lực trong phổi giảm xuống và việc cung cấp oxy được cải thiện. Còn PEEP là viết tắt của “Positive end-expiratory pressure”, tiếng Việt gọi là “áp lực dương cuối kỳ thở ra“: Khác với khi người ta thở bình thường, ở đây không khí sẽ được ép vào phổi với áp lực. Như vậy việc trao đổi khí sẽ tốt hơn và các cánh phổi không bị ép xẹp. Lý do là vì cuối kỳ thở ra phổi sẽ thích ứng với áp suất xung quanh, nên máy thở sẽ sử dụng một van đặc biệt để giữ áp suất trong phổi cao.
Tuy vậy, bất chấp mọi nỗ lực của khoa hồi sức cấp cứu hiện đại, các con số thống kê từ Vương quốc Anh cho thấy, bệnh nhân Covid-19 cần thở máy có nguy cơ tử vong rất cao. Dữ liệu được công bố vào dịp Phục sinh vừa qua cho thấy, trong số các bệnh nhân thở máy, chỉ có một trên 3 người là sống sót để xuất viện. Tiên lượng của bệnh nhân Covid-19 như vậy xem ra xấu hơn rất nhiều so với các bệnh nhân viêm phổi do virus khác.
Bệnh viện Đại học Ludwig Maximilians ở München vừa cho biết trong tuần trước rằng, thời gian thở máy trung bình cho bệnh nhân Covid-19 trong nhà thương của họ là 7 ngày. Tuổi trung bình của các bệnh nhân thở máy là 67 tuổi. 5 trên tổng số 36 bệnh nhân đó đã có diễn biến rất xấu, nên phải được chữa trị thêm bằng máy ECMO. Đằng sau cái tên khó nhớ này là phương pháp “oxy hóa máu bằng màng ngoài cơ thể”: Máu của bệnh nhân được bổ sung oxy bên ngoài cơ thể và được máy bơm trở lại cho họ. Các bệnh viện lớn ở Âu – Mỹ đều có phương tiện ECMO.
Quan trọng nhất là nhân viên điều trị có kinh nghiệm
Nếu tình trạng của bệnh nhân thở máy ổn định lại, thì bác sĩ điều trị tiến hành việc cai thở máy để họ trở lại tự thở bình thường. Quá trình này được gọi là Weaning và cũng hơi phức tạp. Weaning được thực hiện càng sớm càng tốt. Điều kiện là người bệnh có đáp ứng cai thở máy và có phản xạ hô hấp trở lại. Không phải là hiếm khi, Weaning tốn nhiều thời gian hơn và bệnh nhân phải quay lại với máy thở trong vòng 24 giờ. Tình trạng này cũng làm thu hẹp năng lực của các đơn vị chăm sóc đặc biệt trong cuộc khủng hoảng corona.
Như vậy không phải chỉ cần có máy móc hiện đại mà có thể cứu giúp các bệnh nhân Covid-19 được. Ngay khi dịch bệnh đang lên cao, chính phủ Đức đã nhanh chóng đặt mua hàng chục ngàn thiết bị tối tân. Nhưng không phải là chỉ cần gắn máy thở và bật nút cho chạy là xong việc.
Bà Claudia Spies, trưởng khoa Hồi sức Cấp cứu tại nhà thương Charité ở Berlin – bệnh viện lớn nhất châu Âu – chia sẻ: “Điều trị một bệnh nhân Covid thở máy trong khoa chăm sóc đặc biệt là rất phức tạp. Ngoài máy thở, nhân viên điều trị phải có tay nghề, có kinh nghiệm, đặc biệt là các bác sĩ và y tá chăm sóc đặc biệt, mới bảo đảm được việc điều trị thành công”.
Ngay cả ông Stefan Dräger, người đứng đầu sản xuất máy thở Dräger tại Đức, cũng không cho số lượng các máy thở là vấn đề cốt lõi, mà quan trọng hơn nhiều là làm sao trang bị cho tốt, với các thiết bị công nghệ cao cho một số trung tâm chăm sóc chuyên sâu.

Không có nhận xét nào:
Đăng nhận xét